Wirus brodawczaka ludzkiego, zwany w skrócie jako HPV (Human papilloma virus), to patogen, który wywołuje różne schorzenia w zależności od swojego podtypu. Może powodować niegroźne kurzajki, a także nowotwór szyjki macicy.
Mechanizm zakażenia
Zakażenie wirusem HPV-16 czy HPV-18 ma miejsce przez kontakt seksualny, drogą wewnątrzmaciczną (wertykalną) w przypadku podtypów wirusa genitalnych. Problem jest złożony, ponieważ prezerwatywy nie dają 100% ochrony. Wiriony wirusa są na tyle drobne, że mogą przedostać się zabezpieczenie.
Może dojść do zakażenia również metodą okołoporodową. Droga zakażenia to również kontakt ze skórą chorej osoby albo bezobjawowego nosiciela.
Wirus przenoszony jest na przedmiotach bardzo rzadko.
Kurzajki wywołane wirusem łatwo zarazić się w miejscach, gdzie chodzimy boso (np. pływalnia, publiczne prysznice). Wirus wnika przez popękaną, skaleczoną skórę. Co więcej, zakażenia często mają miejsce z zakładach kosmetycznych, gdy korzysta się z niewłaściwie zdezynfekowanych przyrządów.
Typ nisko i wysokoonkogenny
Obecnie zidentyfikowano około 200 typów wirusa. 40 z nich wywołuje infekcje układu moczowo – płciowego. 13 zaliczane jest do tzw. wysokogennych. Najbardziej niebezpieczny jest wariant:
- 16,
- 18,
- 31,
- 33,
- 35,
- 45,
- 56,
- 58
Typ 16 i 18 odpowiada aż za 70% wszystkich nowotworów szyjki macicy.
Fazy infekcji
Wyróżnia się:
1. Zakażenie początkowe (wirus wnika do organizmu),
2. Fazę utajoną (HPV tkwi w komórkach nie uwidaczniając zmian klinicznych),
3. Fazę aktywnej infekcji (intensywne namnażanie wirusa, uwidocznienie objawów),
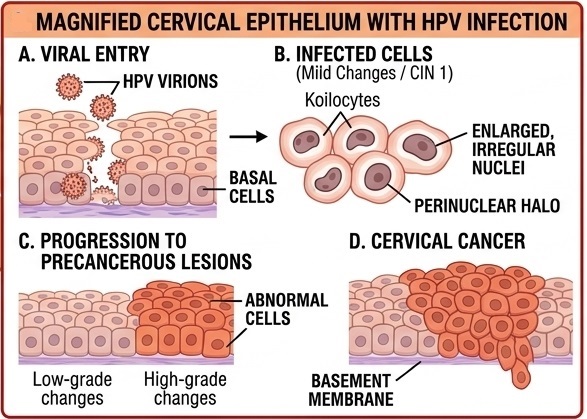
4. Stan przedrakowy (jeśli zakażono się typem wysokiego ryzyka. Zmiany widoczne są w cytologii albo badaniu histopatologicznym),
5. Fazę nowotworową.
Objawy kliniczne i morfologiczne
Wirus wywołuje:
- Brodawki zwykłe i płaskie (grudki nierównej powierzchni. W kolorze cielistym albo szarobrunatnym),
- Brodawki nitkowate (cienkie, występują na twarzy),
- Brodawki stóp (o szorstkiej powierzchni z rogowym kołnierzem)
- Kłykciny kończyste,
- Raka szyjki macicy,
- Chorobę Hecka,
- Chorobę Bowena,
- Śródnabłonkową neoplazję narządów płciowych,
- Raka kolczystokomórkowego
Na samym początku wirus nie wywołuje objawów (nawet przez kilka lat). Zmiany skórne uwidaczniają się po czasie (nawet po kilkunastu latach).
Nietypowe objawy to m.in.:
- Obfite upławy,
- Świąd i pieczenie okolic intymnych,
- Krwawienia z dróg rodnych,
- Bóle okolicy krzyżowej,
- Ból po badaniu ginekologicznym albo stosunku.
Diagnostyka molekularna
Do wykrycia HPV stosuje się identyfikację materiału genetycznego. Jest to nowoczesny sposób na screening raka szyjki macicy.
Wyróżnia się kilka metod:
- PCR (wykrywa DNA HPV w próbce. Cechuje się wysoką czułością i powszechnym zastosowaniem),
- Testy genotypujące HPV ( konkretne określenie typu wirusa),
- Testy mRNA (wykrywają geny onkogenne E6 i E7 wirusa HPV),
- Testy hybrydyzacyjne (stosowane do wykrycia typu wirusa o wysokim ryzyku).
Leczenie
Proces uzależniony jest od widocznych objawów. Niweluje się powstałe zmiany skórne krioterapią, laseroterapią, elektrokoagulacją. Leczeniem obejmuje się zmiany przedrakowe (zabiegi ginekologiczne, dermatologiczne). Nie istnieje jeden środek farmakologiczny zwalczający wirusa.
W większości infekcję wywołane przez HPV są bezobjawowe i wygaszają się samoistnie po 1-2 latach.
Profilaktyka i szczepienia
Profilaktyka polega na dbaniu o swój układ odpornościowy. W miejscach publicznych należy unikać chodzenia na boso. Warto ograniczyć ilość partnerów seksualnych albo stosować prezerwatywy podczas zbliżeń. Najskuteczniejszą metodą są szczepienia, które chronią przed podtypem 16,18,31,33,45,52,58,6 i 11. To typu wysokiego ryzyka, a także wywołujące kłykciny kończyste. Szczepienia są zalecane dla młodzieży w wieku 9-14 lat. Najkorzystniej przed rozpoczęciem życia seksualnego. Lekarze zalecają również szczepienia dla dorosłych. Profilaktyka wtórna to regularne badania cytologiczne.
FAQ – najczęstsze pytania o HPV
- Czy jest groźny?
Tak, zakażenie wirusem HPV może wywołać raka szyjki macicy. Niekiedy prowadzi do lżejszych objawów.
- Kogo najczęściej dotyka?
Osoby z obniżoną odpornością, bez szczepień, często zmieniających partnerów seksualnych.
- Jak wygląda pochwa przy HPV?
Na pochwie mogą pojawić się brodawki płciowe. Są to mięsiste, szorstkie grudki, w kolorze cielistym albo różowym.
- Czy jest uleczalny?
Obecnie nie ma lekarstwa na sam wirus HPV, ale w większości przypadków infekcja ustępuje samoistnie.
Bibliografia
- Górski M., Lisowska A. (2015). Wirusy i nowotwory. Związki, epidemiologia, profilaktyka. Wydawnictwo Medyczne,
- Bartosz K., Krawczyk K. (2019). Wirusy onkologiczne: HPV i inne. Wydawnictwo Medyczne.,
- World Health Organization (2021). Human papillomavirus (HPV) and cervical cancer. WHO.